指南共识 |《老年女性盆底功能障碍性疾病个体优化诊疗技术体系的专家共识》(2024)
盆底功能障碍性疾病( pelvic floor dysfunction, PFD)是由于盆底支持结构缺陷薄弱、损伤及功能障碍等多种因素造成的盆腔脏器移位,并引起盆腔器官脱垂(POP)、尿失禁及性功能障碍等各种盆腔器官功能异常的一组疾病。随着发达国家和我国人口老龄化进程加快,高发于老年女性的PFD是影响女性健康的主要疾病之一。
我国女性PFD缺乏大范围的流行病学数据,部分研究报道中国45%的妇女患有不同程度的PFD,发病率随年龄增高,65岁以上女性尿失禁发病率达25%。随着妊娠、分娩、老年衰退生理过程,加之病理性损伤加重,出现泌尿、生殖、肛肠三个系统交错的功能紊乱,包括排尿、排便、性生活障碍和慢性疼痛等。
本共识在传统诊疗技术循证评价后结合临床管理路径的基础上,将目前专家共识的诊疗技术共同融合,提出个体优化诊疗方案。老年女性(年龄≥60岁)PFD技术体系优化,可以整体提高PFD的综合干预效力,优化分级诊疗医疗质量,在没有大规模增加医疗资源投入的情况下,提升盆底功能障碍控制率,具有重要的临床意义和社会价值。

一、盆底功能障碍性疾病早期防控方案
(一)健康教育
01治疗前问卷调查
包括对所患疾病的了解情况、发病原因、影响因素、治疗方法、疗效评价以及接受治疗的依从性及治疗时间安排。
02治疗中宣教
对接受治疗的患者进行一对一的护理指导,讲解盆底肌肉训练方法。
03治疗后随访
评估生物反馈治疗的效果,拟定后续治疗的间隔时间,并定期进行随访反馈信息, 同时向患者讲解影响治疗效果的因素,包括增加腹压、控制泌尿系统感染、避免持重、戒除烟酒等。
(二)生活方式干预
戒烟、适度运动、营养管理(避免高血脂)、体质量控制(18. 5 kg / m²< BMI <25 kg / m²为宜),PFD 相关慢病管理(高血压、糖尿病等),治疗长期便秘和慢性咳嗽等导致腹压增高的疾病。
推荐意见1:PFD的发生与个人生活行为和慢病管理密切相关,各级医务人员尽可能做好疾病科普知识宣讲并让接受者充分理解,对于疾病一级和二级预防有重要的意义。指导风险人群纠正可以改善的致病风险因素对于控制疾病进展具有重要意义。
(三)盆底肌肉主动锻炼
对于轻中度压力性尿失禁(SUI)或者混合性尿失禁患者,盆底肌肉锻炼作为一线治疗需要至少持续3个月。
阴道松弛综合征是 POP的早期表现,需要早期识别和干预。对于有阴道松弛症状的患者,推荐规范主动的盆底肌肉训练、手法治疗及物理能量的康复治疗 。
盆底肌肉锻炼方案:持续收缩盆底肌(即缩肛运动)不少于3秒,松弛休息2 ~ 6秒,连续做15 ~ 30分钟,每天重复3遍;或每天做150 ~ 200次缩肛运动。持续3个月或更长时间。
(四)阴道哑铃(阴道康复器)训练增强盆底肌主动训练
使用时,从最轻的康复器开始,使其置入阴道内并持续15 ~ 20分钟,当能在阴道内掌控自如时逐步更换至较重的康复器,每次更换重量后都逐渐加入下蹲、咳嗽、跳跃等活动,循序渐进地增加训练难度和强度。
(五)盆底生物电刺激治疗
01适用范围
阴道松弛、SUI、膀胱过度活动症(OAB)、慢性盆腔痛(CPP) 。
02方案
盆底康复中使用的电刺激都是频率≤ 100 Hz,根据不同频率起到的不同作用,临床上进行相对区分,将 20 Hz 以下称为低频,用于治疗过度活动的肌肉,50 Hz称为高频,用于治疗松弛型的肌肉。
03不同情况下需要选择的频率
(1)肌肉收缩:由于1 ~ 10 Hz的电流可引起肌肉单收缩,25 ~ 50 Hz的电流可引起肌肉完全收缩,而100 Hz的电流可使肌肉收缩减弱或消失,所以肌力训练一般选择50 Hz,耐力训练选择 20 ~ 30 Hz。
(2)OAB:5 ~ 20 Hz 的电流通过阴部神经到腹下神经的反射来抑制膀胱收缩,用于膀胱抑制的最佳频率是10Hz。
(3)CPP:有经皮肤方案和经阴道方案。经皮肤神经电刺激方案(TENS):频率100 Hz,波宽100 ~ 250μs;经阴道电刺激方案:频率5 ~ 20 Hz,缓解过度活动的盆底肌肉。
(六)磁刺激治疗
磁刺激治疗分为盆底刺激模式和骶神经刺激模式,磁刺激可以连续变频,变频治疗强度以调节至患者有明显收缩感,并感觉舒适为宜。
01盆底刺激模式
包括对所患疾病的了解情况、发病原因、影响因素、治疗方法、疗效评价以及接受治疗的依从性及治疗时间安排。
02骶神经刺激模式
可用于下尿路功能障碍、排便功能障碍、CPP、慢性前列腺炎、小儿遗尿等疾病。
推荐意见2:盆底肌肉训练分为主动肌肉锻炼和被动肌肉训练,指导女性进行正确的盆底肌肉锻炼,并在阴道肌力达到3级之后开始正确使用阴道康复器,并尽可能坚持长期维持对于盆底疾病防治具有重要意义。同时若能够辅以必要的盆底电磁治疗的被动性肌肉训练模式,做好阶段性评估,会增强治疗的效果。
(七)激光与射频能量设备治疗
01CO2 点阵激光、Er:YAG点阵激光
适应证为:阴道松弛、SUI、绝经泌尿生殖综合征(GSM) 等。
02射频
医用非消融式射频通常可分为单极射频、双极射频、点阵射频、混合系统等,采用低温冷却。
推荐意见3:基于短期临床研究的报道,能量设备治疗具有良好的安全性,但远期的外阴-阴道后遗症尚不清楚,因此,通过严谨设计的对照研究并尽可能采集大样本信息, 才能对治疗的安全性做出最终的结论。
(八)子宫托治疗
子宫托根据功能设计不同,是子宫脱垂和SUI的非手术治疗的一线治疗方法。
推荐意见4:应当为患者全面介绍子宫托作为子宫脱垂和SUI保守治疗的一线方案,做好试验性佩戴和教育指导及随访工作,可以大大增加保守治疗的成功率,减少不必要的手术治疗和经济支出,对于基层单位尤为重要。
(九)肌筋膜手法治疗
盆底肌筋膜手法治疗是通过对有肌筋膜触痛点(也称为扳机点)的肌肉进行按压、拉伸,扩张痉挛肌肉紧束带和触痛点,释放触痛点的筋膜约束,减轻疼痛的敏感性,舒展痉挛疼痛的肌肉筋膜,恢复血供,唤醒盆底肌的本体感觉,诱导盆底肌自主收缩与放松,达到缓解疼痛、改善功能的目的。
主要适用于:各种盆底肌肉筋膜源性疼痛及功能障碍,如盆底肌筋膜源性盆腔痛、OAB、便秘、性交痛、功能性肛门直肠痛等。
推荐意见5:肌筋膜手法治疗个体化要求最为突出,治疗前应充分评估,掌握适应证,取得患者的知情同意,过程中动作轻柔并积极鼓励患者配合,治疗后做好观察和随访,对于治疗后效果不佳情况,应及时进行多学科病例讨论,寻找更深层次原因和更好的治疗方案。
二、盆底功能障碍药物治疗
药物治疗聚焦于急迫性尿失禁(UUI) / OAB及部分CPP止痛对症治疗。
UUI/ OAB 的药物治疗分为两类,包括抗胆碱能药物和β3受体激动剂。目前被美国食品和药物管理局(FDA)批准的抗胆碱能药物,见表1;可选择的β3受体激动剂药物,见表2。

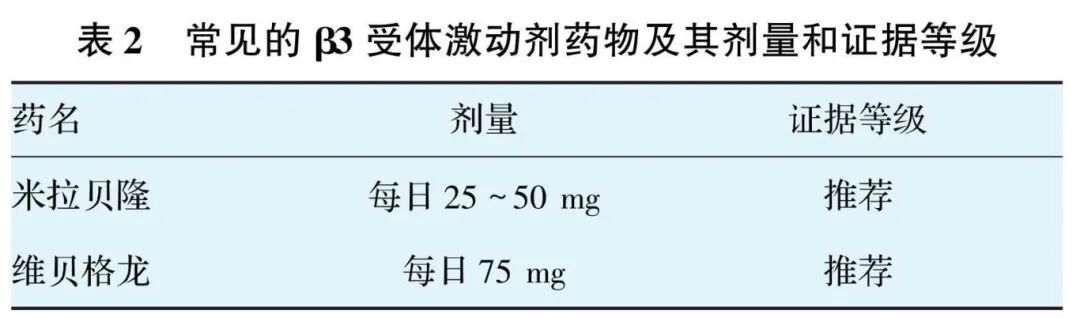
推荐意见6:PFD药物治疗主要针对膀胱过度活跃和GSM局部雌激素药物选择,以及CPP止痛药物对症治疗,同时也要注意患者睡眠和精神状况综合评估,必要时联合用药,会获得更好的治疗效果。
三、个体化手术方案
(一)基本原则
首先采用保守和非手术治疗方案进行POP治疗(特别是年轻女性),当进行手术治疗决策时,特别要注意如下几点:
1、子宫颈周围环或阴道顶端部位的解剖复位。
2、术前进行准确的多腔室评估。
3、术后注意纠正肥胖和慢性便秘、咳嗽等腹压增加问题。
(二)POP手术方式
术式选择需要综合考虑的因素通常采用阴式及经腹手术方式,最终术式需要考虑:
1、脱垂的部位和严重程度。
2、临床体征(排尿、排便、性功能等功能障碍的存在)。
3、患者自身的身体状况。
4、患者意愿以及术者的技术。
推荐意见 7:POP 手术治疗总体原则基础之上,强调定制个体化治疗方案。鉴于美国 FDA 对于阴道网片的下架和经阴网片盆底重建手术的难度和相对长的学习曲线,当涉及选择人工网片手术时,特别要和患者仔细沟通手术利与弊,并充分知情同意。手术医生应该经过专门培训并获得授权方可开展相关手术。必要时积极开展多学科讨论,获得最佳治疗方案。
四、手术并发症的处理
(一)盆底重建手术并发症的处理
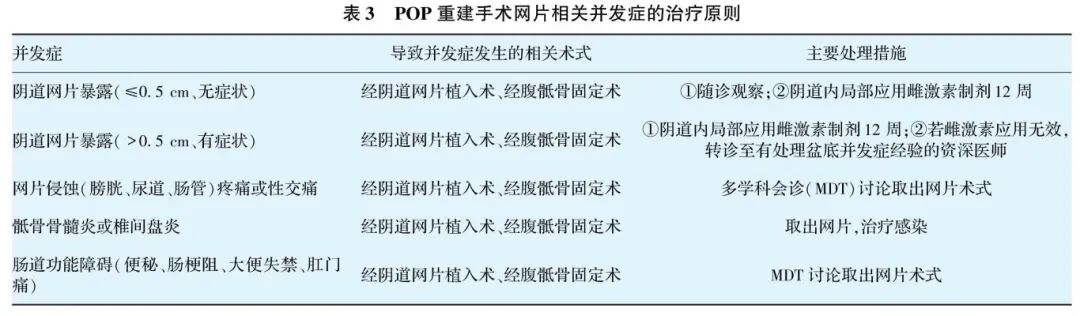
POP重建手术网片相关并发症治疗原则,见表3。
(二)尿失禁手术吊带相关并发症的处理治疗原则
见表4。

推荐意见8:手术并发症发生时,医师要积极与患者沟通并妥善处置,必要时尽早开展多学科讨论。手术医师要具备处置并发症能力,平衡好保守治疗和再次手术的时机,并主动进行并发症登记,目前推荐使用国际妇科泌尿协会和国际尿控学组标准化术语委员会 2011 年发布的女性盆底修补手术植入材料相关并发症的标准化术语及分类系统进行并发症的编码。
五、盆腔器官脱垂伴压力性尿失禁的手术治疗
推荐意见9:对于脱垂程度≤Ⅱ度的POP合并轻、中度的SUI,保守治疗为首选治疗。对于Ⅲ、Ⅳ度POP合并SUI,推荐同期行抗尿失禁手术。
六、盆腔器官脱垂伴隐匿性压力性尿失禁(OSUI)手术治疗
推荐意见10:对于重度POP合并轻度OSUI,可以先行POP手术治疗,手术后密切随访,若确有新发SUI,充分与患者知情同意后可于初次手术6个月后行SUI手术治疗;对于重度POP合并中重度OSUI,充分医患沟通后来决定是否同时行SUI手术治疗。
七、手术并发症的处理
推荐意见11:复发后的治疗强调要以首次看待脱垂的方式来做全面评估,积极联合多学科讨论,做出最适宜的处置方案,并做好健康指导和终身随访。

