指南共识 | 经阴道骶棘韧带固定术专家共识(2025年版)
盆腔器官脱垂(POP)是一种常见的女性盆底功能障碍性疾病,其特征是由于支持组织的薄弱或损伤,导致盆腔器官(如子宫、膀胱或直肠)下降到其正常解剖学位置以下。顶端脱垂多指子宫(子宫颈)或阴道穹隆(子宫切除术后)下降,这类患者常合并阴道前后壁膨出,顶端复位后,可以纠正50%的阴道前壁膨出和30%的阴道后壁膨出。
经过60余年的发展实践,骶棘韧带固定术(SSLF)已被证明为一种安全有效的术式,并在多项临床指南中被推荐作为用于治疗顶端脱垂的主要术式之一。SSLF是通过将顶端固定到骶棘韧带(SSL)上以达到I水平重建,可以经腹、经阴道和腹腔镜途径完成,最常见是经阴道途径。为规范其应用并促进其推广,中国妇幼保健协会妇科阴式手术专业委员会组织国内盆底专家讨论并制定本共识,旨在为该技术提供临床建议和参考。妇产科在线现将要点整理如下,以飨读者。
1、骶棘韧带固定术临床应用解剖要点
1.1 解剖学要点
SSL由致密结缔组织组成,分布于尾骨第1横突及第4骶孔外侧缘至坐骨棘,与尾骨肌走行方向一致,共同组成尾骨肌-骶棘韧带复合体(C-SSL),其位置固定,韧带坚韧,是在盆底重建手术中可供锚定和悬吊的组织。
1.2 毗邻的神经和血管
SSL区域富含神经和血管,包括阴部神经、骶神经、坐骨神经、阴部内动脉等。解剖显示,第4骶神经在SSL内侧1/3表面斜向外上方,与第2、3骶神经形成阴部神经,大部分位于SSL外1/3上缘。骶神经与SSL上缘平均距离0.7 cm,有时紧贴。尾骨肌和肛提肌的神经在SSL外侧1/3。阴部内动脉从髂内动脉分出后,在SSL后方绕过坐骨棘,经坐骨大孔出盆腔。臀下动脉穿过第2、3骶神经或第1、2骶神经间出盆腔。见图1。经阴道后壁入路的SSLF手术通道,依次分离直肠阴道间隙、直肠侧间隙,不易损伤重要神经血管,相对安全。
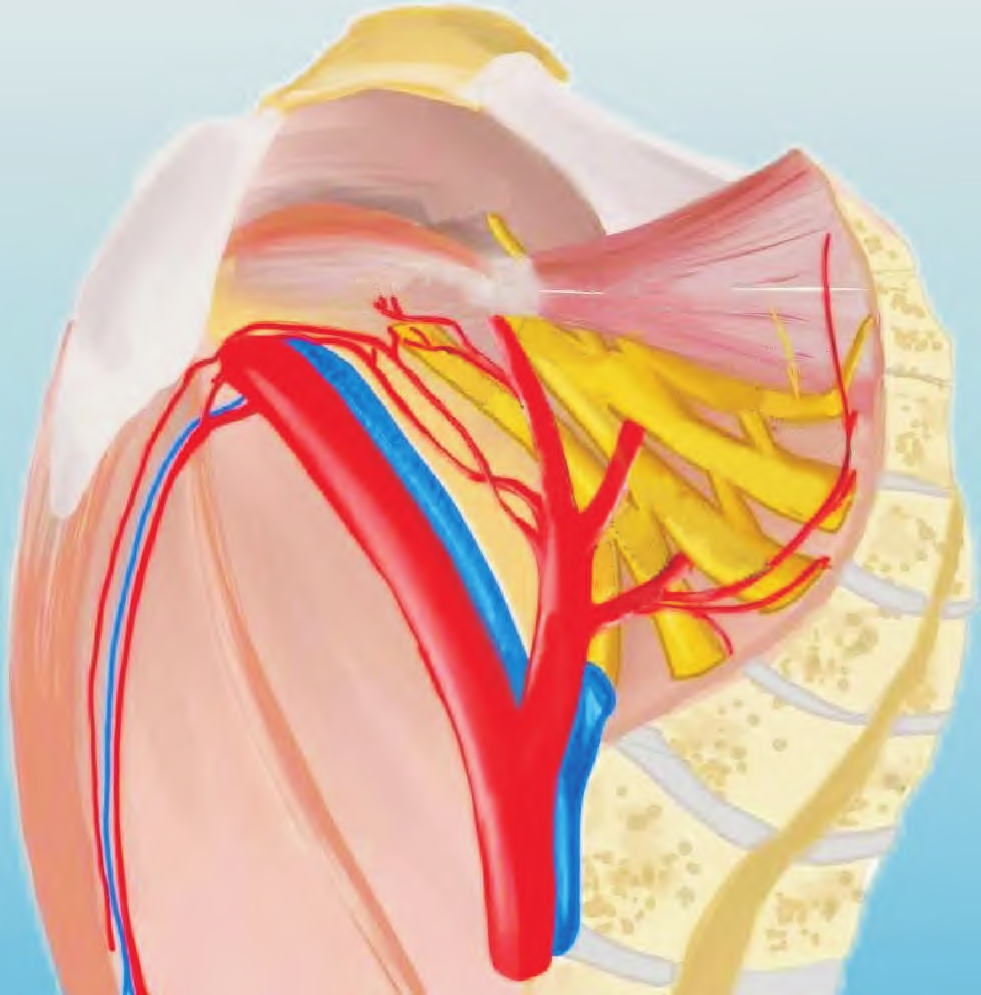
图1 SSL解剖图(右侧矢状面,佛山市妇幼保健院绘制)
1.3 最佳锚定点
推荐意见:SSLF最佳锚定点为坐骨棘内侧1.5~3.0 cm,相当于C-SSL的中1/3区域,且不越上缘,不透全层(推荐级别:2A类)。
2、适应证与禁忌证
2.1 适应证
《盆腔器官脱垂的中国诊治指南(2020年版)》明确指出,SSLF主要适用于中盆腔缺陷为主、有症状、盆腔器官脱垂定量分度法(POP-Q)≥II度的患者。
2.2 禁忌证
SSLF禁忌证包括阴道炎、阴道黏膜溃疡等生殖道急性感染者;阴道狭窄、阴道偏短、骨盆畸形、髋关节假体等盆底结构解剖异常者;严重内科合并症不能耐受手术者。
推荐意见:SSLF主要适用于中盆腔缺陷为主的伴有症状的POP-Q≥II度患者(推荐级别:2A类)。
3、术前评估
询问症状,采集病史,依据“腔室理论”和“三个水平支持理论”评估脱垂类型和程度,明确治疗目标。使用PFIQ-7和PISQ等量表评估泌尿、肠道症状及性生活。术前进行POP-Q评分记录脱垂程度,用双叶窥器检查阴道各壁。复位脱垂后评估隐匿性尿失禁和盆底肌张力。术前残余尿量测定、尿动力学检查、排尿日记和尿垫试验有助于确定尿失禁类型。盆底超声和MRI为复杂病例提供更多信息。
推荐意见:术前全面采集病史,明确脱垂类型及程度,结合地区条件和病情复杂程度选择适宜的辅助检查(推荐级别:2A类)。
4、手术步骤及要点
本共识以经阴道后壁入路的右侧SSLF(切除子宫)为例进行说明,原则是“侧向分离、中间缝合”。
4.1 体位取膀胱截石位。
4.2 切口选择及切开
阴道后壁正中或右侧旁开1 cm的纵切口,距离处女膜缘及阴道顶端各约2~3 cm,可打水垫协助分离。
4.3 分离直肠阴道间隙及直肠侧间隙
全层切开阴道后壁,向右侧锐性+钝性分离直肠阴道间隙,向坐骨棘方向锐性+钝性分离右侧直肠侧间隙,触摸、定位右侧坐骨棘后,向骶尾骨方向推离SSL腹侧的腹膜囊,扩大右侧直肠侧间隙至可置入阴道拉钩。
4.4 显露SSL
使用拉钩下压直肠,向内上推离腹膜囊,分离SSL表面膜状结缔组织后,可显露SSL。
4.5 确认锚定点
直视下、使用专用缝合器/持针器在SSL中1/3(坐骨棘内侧1.5~3.0 cm)分别锚定缝合第1针、第2针,两针间距约1cm,牵拉缝线确认其强度。部分学者通过手指触摸定位后缝合,但需行肛门指检排除直肠损伤。几种缝合技巧:①不越过SSL上缘,不穿透全层;②与SSL垂直进针缝合,减少缝扎神经的可能性;③在SSL较薄弱时选用斜形缝合,以降低张力,避免撕裂韧带。
4.6 缝合及固定顶端
向阴道顶端延长切口,两道缝线在顶端切口骶主韧带复合体最远点附着水平分别缝合、锚定阴道顶端。也可将两道缝线分别固定在两侧骶主韧带复合体最远点。保留子宫和(或)子宫颈者,可缝合固定于子宫颈筋膜上(骶主韧带复合体最远点水平)。
4.7 缝合阴道切口
上段用2-0可吸收线自阴道顶端开始连续缝合阴道切口上段。需将顶端不可吸收线全部包埋,以防缝线暴露。
4.8 打结及回纳阴道
顶端打结将阴道顶端回纳固定于SSL上,两者间避免留线桥。
4.9 缝合阴道切口下段
再次检查有无出血,必要时放置引流条。
5、并发症的处理与预防
5.1 臀部或大腿后侧疼痛
SSLF术后神经损伤的发生率为3%~15%,多数为缝扎了肛提肌神经等阴部神经的分支,主要表现为臀部和大腿后部疼痛,极少数为缝扎了坐骨神经。若直腿抬高试验阳性,存在严重持续性臀部、下肢疼痛及运动障碍,应尽早评估并拆除缝线,以免造成永久性神经损害。
推荐意见:SSLF术后疼痛通常在4~6周内缓解,严重者应尽早拆除缝线(推荐级别:2A类)。
5.2 出血及盆腔血肿风险
SSLF术中危急生命的出血风险为0.2%~2%。大多数出血情况可在使用止血剂和阴道填塞后5~10 min内得到有效控制;若保守措施无效,则需考虑进行血管介入栓塞术。术后盆腔血肿发生率约为2.6%,常因压迫止血不彻底或引流不畅引起。盆腔小血肿无症状者多可自然吸收,无需特殊处理,约3~6月内自愈。血肿未增大时可保守观察,持续增大则需清除积血、止血、放置引流条。若血肿诱发感染或肠梗阻,需再次手术。
推荐意见:控制出血的方法包括压迫止血、直接缝扎、阴道填塞和血管介入栓塞术;血肿持续增大需清除积血、止血、放置引流条(推荐级别:2A类)。
5.3 直肠或膀胱损伤
推荐意见:及时识别和修补邻近脏器的损伤,必要时寻求外科协助修补(推荐级别:2B类)。
5.4 感染
SSLF术后伤口感染率约为3.7%,主要与出血和盆腔血肿有关。
推荐意见:常规使用抗菌药物预防感染(推荐级别:2B类)。
5.5 缝线暴露
SSLF术后缝合线暴露率为3.0%~8.6%,表现为阴道少量流血、分泌物增多或缝线暴露和息肉形成。推荐使用1-0不可吸收缝线,但可能增加缝合侵蚀和肉芽肿风险;缝线暴露超过半年应剪除。有研究采用PDSⅡ延迟吸收缝线,降低暴露风险。
推荐意见:术后应常规进行随访,检查顶端愈合、有无缝线暴露等情况(推荐级别:2A类)。
5.6 术后阴道前壁脱垂风险
推荐意见:术中应纠正伴存的前盆腔脱垂,注意预防术后前盆腔脱垂的发生(推荐级别:2A类)。
5.7 术后顶端脱垂复发
推荐意见:术后顶端脱垂复发主要发生在术后第1年内,建议手术时采用两道线进行锚定,术后做好患者教育(推荐级别:2A类)。
6、术式变迁、发展与争议点
6.1 单侧或双侧SSLF选择建议
SSLF通常为单侧。对于部分顶端Ⅲ~Ⅳ度脱垂或合并多腔室缺陷的患者,若有足够的阴道长度和宽度,双侧SSLF是可考虑的选项。
推荐意见:SSLF常为单侧;双侧SSLF适用于部分顶端Ⅲ~Ⅳ度脱垂或合并多腔室缺陷且有足够的阴道长度和宽度的病例(推荐级别:2A类)。
6.2 子宫保留与切除的意见
子宫脱垂主要由I水平支持缺陷引起,并非子宫本身的脱垂,因此子宫切除术不应该作为盆底重建的必备术式。在排除子宫和子宫颈病变的前提下,结合患者个人意愿,保留子宫的SSLF是安全可行的。
推荐意见:在排除子宫和子宫颈病变的情况下,保留子宫的SSLF不会影响患者长期主观和客观治愈率(推荐级别:2A类)。
6.3 经阴道前壁入路
推荐意见:需根据合并其他腔室脱垂情况、术者能力及手术器械来选择合适的手术入路(推荐级别:2B类)。
6.4 经阴道内镜技术
推荐意见:经阴道内镜技术在可视化方面具有优势,但目前循证医学证据有限(推荐级别:2B类)。
总之,本共识结合国内外研究成果,遵循推荐级别以证据等级与专家意见相结合的方式,提出了规范SSLF临床应用的参考性意见。然而,这些建议并非绝对适用于所有临床实际情况,医生应根据患者的实际情况及个体化需求,与患者共同制定治疗方案。

